Chat #NephJC
Martes 21 de Agosto a las 21H EST
Miércoles 22 de Agosto a las 20H BST, 12 H PST
Circulation. 2018 Jun 28. pii: CIRCULATIONAHA.118.035418. doi: 10.1161/CIRCULATIONAHA.118.035418. [Epub ahead of print]
Outcomes Associated with Apixaban Use in End-Stage Kidney Disease Patients with Atrial Fibrillation in the United States.
Konstantinos C. Siontis, Xiaosong Zhang, Ashley Eckard, Nicole Bhave, Doug E. Schaubel, Kevin He, Anca Tilea, Austin G. Stack, Rajesh Balkrishnan, Xiaoxi Yao, Peter A. Noseworthy, Nilay D. Shah, Rajiv Saran, Brahmajee K. Nallamothu.
PMID: 29954737 Full Text at Circulation
Introducción
La anticoagulación en pacientes en diálisis es un dolor de cabeza. Poco después de iniciar mi entrenamiento en nefrología me encontré con un paciente de diálisis con fibrilación auricular (FA). Tenía algunos otros factores de riesgo que les dieron un puntaje CHADS VASC que los hizo candidato para anticoagulación ... en un paciente sin diálisis.
"¿Deberíamos comenzar la warfarina?", Le pregunté a mi adjunto.
"Buena pregunta. ¿Por qué no lo investigas? ", Me respondió.
Entusiasmada, me sumergí en lo que solo podría describirse como un campo minado de evidencia retrospectiva y opiniones de expertos. Los pacientes con ERCt tienen un alto riesgo de accidente cerebrovascular. Los pacientes con FA y ERCt tienen un riesgo incluso mayor. Desafortunadamente, también tienen un alto riesgo de hemorragia, por lo que el beneficio que generalmente se observa con la anticoagulación no es tan claro en la ERCt.
La warfarina fue el único anticoagulante disponible de manera realista para usar en nuestro paciente en programa de diálisi, ya que no contamos con evidencia convincente que nos brinde una mejor respuesta. Al parecer no podíamos ganar.
¿Diagnosticamos una FA y luego la ignoramos mientras rezamos para que el paciente no desarrolle un ictus?
O, ¿Diagnosticamos una FA, iniciamos warfarina y nos preocupamos porque desarrolle hemorragia digestiva?
O, ¿Diagnosticamos una FA y luego decidimos que el paciente presenta un importante riesgo de sangrado y no iniciamos descoagulación; luego el paciente desarrolla una trombosis venosa e iniciamos warfarina de todos modos?
O, ¿Decidimos que un paciente con FA de novo y un accidente cerebrovascular previo se beneficia con warfarina, inciarla y luego observar con horror el desarrollo de calcifilaxis?
No hay forma de ganar, ya que además se agrega la monitorización del INR en diálisis, prescripción inconsistente, polifarmacia y uso de aspirina. Es la receta del desastre.
Este nuevo estudio arroja cierta evidencia sobre una nueva opción cuando nos quedamos atrapados entre la fibrilación auricular, la warfarina y un lugar difícil.
Los grandes ensayos clinicos realizados con Anticoagulantes Orales Directos (ACODs) han excluido a pacientes con IRCt. Algunos datos han sugerido que el uso de rivaroxaban y dabigatran en pacientes en diálisis se asocia con resultados adversos. Hay algunas recomendaciones de dosificación sobre apixaban en pacientes en diálisis, pero están basados en datos farmacocinéticos. La FDA aprobó el uso de apixaban en hemodiálisis sin datos empíricos en pacientes. No hubo datos sobre cómo el uso de apixaban en IRCt se tradujo en resultados clínicos en diálisis. ¿Previno los accidentes cerebrovasculares tan bien como la warfarina? ¿Fue mejor? ¿Peor? ¿Más efectos secundarios?
El Estudio
Métodos
Estudio de cohorte retrospectivo en beneficiarios de Medicare realizado utilizando datos de la USRDS.
La población de estudio estaba conformada por pacientes con IRCt en diálisis (HD y DP) con FA diagnosticada en el último año y prescripción para un anticoagulante entre octubre de 2010 y diciembre de 2015. Se excluyeron aquellos con "FA valvular". Este estudio analizó apixaban versus warfarina. Aunque se recogieron datos sobre el pequeño número de pacientes a los que se prescribió dabigatrán o rivaroxabán, estos datos se excluyeron de un análisis posterior.
Los pacientes fueron seguidos hasta el final del estudio, muerte o censura; la “censura” ocurrió si el paciente:
Interrupción/cambio de anticoagulante
Dejó diálisis debido a una mejoría en la función renal o trasplante
Pérdida de Medicare
Desarrollo de FA valvular
Los desenlaces fueron:
Accidente cerebrovascular o embolia sistémica
Sangrado mayor: craneal (por ejemplo, intracraneal), que requiera transfusión, asociada con un paro cardíaco o muerte
Sangrado gastrointestinal
Sangrado intracraneal
Muerte
Los pacientes con apixaban y warfarina se emparejaron en una proporción de 1: 3. Los grupos se emparejaron usando el puntaje de pronóstico, que los autores lo señalan como el resultado basado en el equivalente de la puntuación de propensión.
Las diferencias en la supervivencia libre de eventos entre los grupos se evaluaron usando las curvas de Kaplan-Meier. Las razones de riesgo y los intervalos de confianza del 95% se derivaron de los análisis de regresión de Cox.
Resultados
La población de estudio consistió en 25,523 pacientes (45,7% mujeres, edad 68,2 ± 11,9 años).
2,351 pacientes con apixaban
23,172 pacientes con warfarina
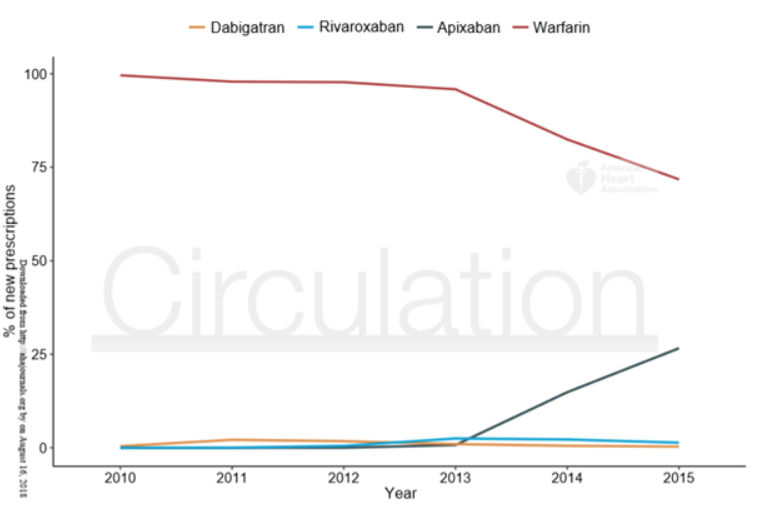
Se observó un aumento anual en las prescripciones de apixaban luego de su aprobación para la comercialización a finales del 2012. Para el 2015, el 26.6% de las nuevas prescripciones de anticoagulantes fueron para el apixaban. (Figura 1)
8,461 (33.2%) pacientes tenían un ACV previo y 2.536 (9.9%) pacientes tenían hemorragia mayor previa.
La puntuación media de CHA2DS2VASc fue de 5.2 ± 1.8.
Figura 1. Tendencias en las nuevas prescripciones de anticoagulantes orales en pacientes con FA con IRCt en diálisis en los Estados Unidos (2010-2015)
Las tasas de eventos de ictus / SE fueron de 12.4 y 11.8 por 100 pacientes-año para los grupos de apixaban y warfarina, respectivamente, sin diferencias en la supervivencia libre de ACV / embolismo sistémico (SE) entre los grupos (HR 0.88, IC 95% 0.69-1.12; P = 0.29).
Apixaban se asoció con un riesgo significativamente menor de hemorragia mayor con 19.7 frente a 22.9 por 100 años-paciente (HR 0.72, IC 95% 0.59-0.87; P <0.001). No se observó ninguna diferencia significativa entre los grupos para el sangrado intracraneal. Apixaban no se asoció con una mortalidad reducida (HR 0,85; IC del 95%: 0,71 a 1,01; p = 0,06).
Figura 2: Curvas de supervivencia de Kaplan-Meier para el grupo apixaban y una cohorte de warfarina de puntaje pronóstico para ACV / SE, hemorragia mayor, hemorragia GI, hemorragia intracraneal y muerte.
En los análisis de sensibilidad el uso de apixaban a 5 mg cada 12 horas (n = 1.034) se asoció con menores riesgos de accidente cerebrovascular y muerte en comparación con 2,5 mg de apixaban o warfarina.
Figura 3: Estimaciones de asociación a partir de comparaciones dosis-específicas de apixaban versus warfarina. Los cocientes de riesgos y los intervalos de confianza del 95% se derivan de los análisis de regresión de Cox en cohortes de l de pronóstico de apixaban a 2.5mg, y apixaban de 5 mg.
Tanto en las cohortes de apixaban como de warfarina, las tasas de censura debido a la caducidad de la prescripción o la brecha de 30 días entre las prescripciones fueron altas, (62,4% y 72,5%, respectivamente). La mayoría de estas censuras se produjeron en los primeros 12 meses después la prescripción (60.9% y 66.4%, respectivamente), y otro 5.6% y 8.9% de los pacientes en los grupos de apixaban y warfarina, murieron en los primeros 12 meses.
Discusión
Fortalezas:
Este fue un gran estudio que examinó a 25,000 pacientes, incluyendo> 2000 con apixaban; es el primer estudio que analiza la efectividad y la seguridad de apixaban en pacientes en diálisis. Este estudio incluyó una amplia gama de características demográficas y de la IRCt en pacientes con HD y DP.
Debilidades
Los datos empleados eran observacionales en lugar de ser un ensayo controlado aleatorizado. Hubo un alto porcentaje de interrupción de la anticoagulación en ambos grupos. Ambos grupos tuvieron una tasa alta de hemorragia mayor, la tasa de hemorragia intracraneal fue mucho más alta que en pacientes sin IRCt. No hay grupo sin tratamiento. La utilidad y el beneficio del riesgo de la anticoagulación en pacientes en diálisis no se conocen por completo. No se registró el uso de aspirina.
¿Qué podemos aprender de este estudio?
Teniendo en cuenta que este es un estudio observacional, y que hubo una alta tasa de interrupción de la anticoagulación y de hemorragias en ambos grupos, creo que este estudio es útil. Estoy segura de que el apixaban es posiblemente tan bueno como la warfarina en la prevención de accidente cerebrovascular en pacientes con IRCt y en realidad se asocia con un menor riesgo de hemorragia. Teniendo en cuenta los datos disponibles, aún no usaré como primera opción apixaban, pero es bueno saber que tenemos una opción segura y efectiva si la necesitamos.
¿Alguna vez obtendremos mejores datos? Hay un estudio en curso de apixaban versus warfarina en esta población que definitivamente proporcionará datos más sólidos; sin embargo, no cuenta con una cohorte “sin anticoagulación”.
Y dada la complejidad de la anticoagulación en diálisis, ¡la necesitaremos!
Resumen por Sarah Gleeson, residente de nefrología, Auckland (Internal del NSCM, clase 2018)
Traducción en español por Omar Taco, MD